Maladies
La connaissance est primordiale
Soyez au courant des maladies capable d’altérer la qualité de vie d’une femme
- Cancer du col de l'utérus
- Cancer des ovaires
- Endométriose
- Fibrome
- Adénomyose
-
Syndrome des ovaires
Micropolykystiques - Perte de grossesse
- L'infertilité
Cancer du col de l’utérus
En République démocratique du Congo (RDC), l’incidence du cancer du col de l’utérus est estimée à 30-35 pour 100 000 habitants. À Kinshasa, la capitale, on estime à 3 500 le nombre de nouveaux cas par an. Dans cette situation géographique, malheureusement, l’incidence coïncide avec la mortalité(oms).
Introduction
- Pus frequent dans les pays en voie de développement
- Deuxième après le Kre du sein (pays développé)
- Maladie sexuellement transmissible (HPV) la transformation cellulaire vers le Kre invasif peut prendre en moyenne 13 ans.
- La vaccination et dépistage restent la bonne prévention car diagnostic au stade pre invasif
Facteurs de risque
- Activités sexuelle (1 er rapport avant 17ans et multiple partenaires), mariage avant 20 ans et multipartite plus de ( Enfant avant 20 ans).
- Infections génitales répétées
- Tabagisme
- Contraception
- Déficit humanitaire (HIV)
- Facteur cancérigène (rôle de la circoncision)
Diagnostique
- Kre in situ n’a pas d’expression clinique (dépistage par frottis cervico vaginal)
- Kre invasif : métrorragie, leucorrhée, douleur pelvienne.
- Confirmation : Anapath
Traitement et Évolution
- Prevention : dépistage précoce chez toute femme en activité sexuel et vaccination
- Curatif ou palliatif : En fonction du stade mais le principe c’et la chirurgie, chimio, radiothérapies
- Evolution : Kre invasif 2-10 ans.
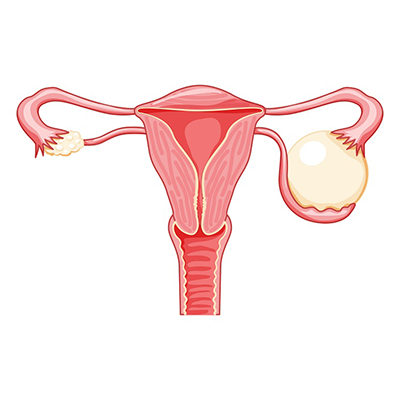
Cancer des ovaires
Introduction
5e tumeur maligne en occident après le sein, le colon ,le col et corps de l’utérus il existe plusieurs tumeurs bénignes de l’ovaire qui peuvent se cancériser l’épidémiologie est décevant suites aux difficultés d’individualisation des facteurs de risque pour le dépistage.
Facteur de risque
- Facteurs familiaux 5 % lorsqu’une parenté de 1er degré est atteinte
- Nulluparité et stérilité
- Traitement inducteur d’ovulation
Circonstance de découverte
- Clinique variable trouble des règles (amenorrhe dysmenorrhee)
- Douleur pelvienne
- Masse annexielle
- Ascite
- NB : Toujours faire l’histologie après kystectomie
Traitement
- Chirurgie, chimio, radiothérapies en fonction du stade
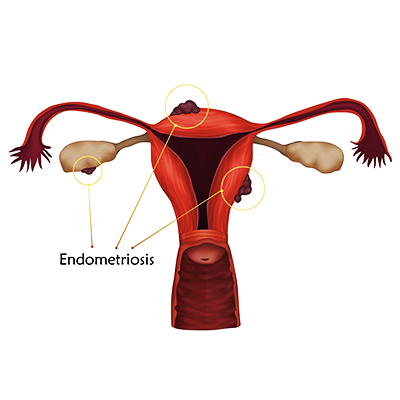
Endométriose
Présence en dehors de la cavité utérine des tissus morphologiquement et fonctionnellement de l’endomètre :
On distingue l’endométriose interne ou adénomyose et l’endométriose externe intra
péritonéale
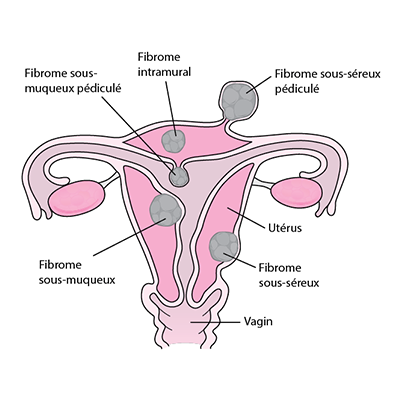
Fibrome
Définition
Tumeur bénigne qui se développe aux dépens des fibres musculaires de l’utérus. Les fibromes sont les tumeurs bénignes les plus fréquentes de la femme ; Europe : 20 % des femmes à partir de 30 ans et de 40 % des femmes à 50 ans. Cette fréquence augmente chez les femmes noires. La cause précise n’est pas connue : Le fibrome serait l’expression myométriale d’une hyperoestregénie locale.
Observations
Absences des myomes avant la puberté.
- Stabilisation voire régression des myomes après ménopause ou castration.
- Accroissent brusque pendant la grossesse pour régresser ensuite.
- Augmentation parfois après traitement oestroprogestif.
- Association fréquente d’une hyperplasie de l’endomètre (source de saignement).
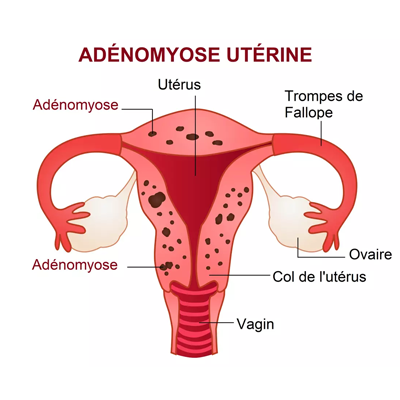
Adénomyose
Pénétration des diverticules endométriaux dans l’épaisseur de myomètre.
Les facteurs favorisants sont :
- Traumatisme par grossesse
- Révision utérine
- Curetage
- Adénomyose expérimentale par enfoncement de l’endomètre dans la
cicatrice et ses environs
Causes
4 théories retenues sont :
- La transplantation de fragments d’endomètre du fait d’un reflux menstruel par les trompes, des métastases lymphatiques ou vasculaires.
- La métaplasie par différents stimuli qui entraîneraient le développement en position métaplastique du tissu endométrial à partir des cellules cœlomiques.
- L’immunité par l’acceptation et le développement de la greffe endométriales du reflux tubaire menstruel grave à un déficit immunitaire (pathologie auto–immune).
- La génétique : présence des gènes susceptibles de favoriser l’adhésion et le développement de l’endomètre ectopique en cours.
Syndrome des ovaires polykystiques
Introduction
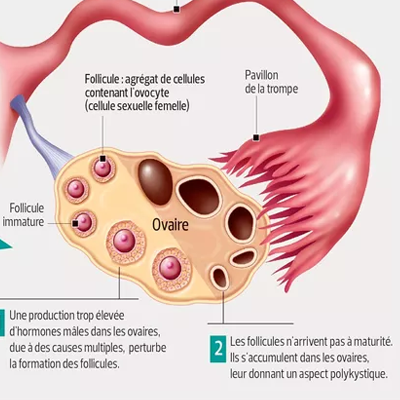
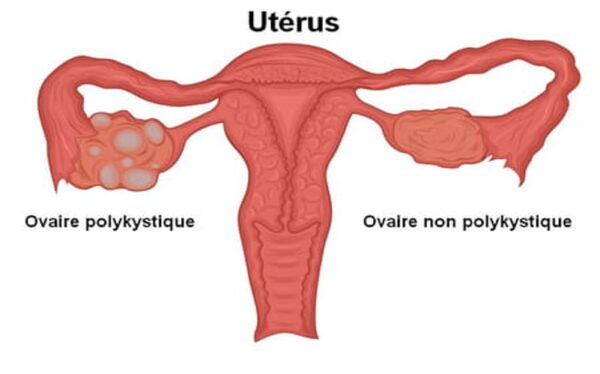
- Le syndrome des ovaires micropolykystiques est également appelé syndrome de Stein-Leventhal. C’est une maladie endocrinienne(hormonale) qui touche les jeunes femmes et qui se caractérise par une élévation du taux des hormones sexuelles mâles (androgènes) et une absence d’ovulation (anovulation)
- La première description du syndrome était faite par Irving F. Stein et Michael L. Leventhal en 1935 ;
- Le syndrome des ovaires micropolykystiques(PCOS) est la pathologie endocrinienne la plus fréquente, atteignant 5 % des femmes en âge de reproduction en France.
- Elle représente la cause de plus de 70 % des cas des infertilités dues à un trouble de l’ovulation .
- Il existe de larges variations ethniques, avec des incidences dépassant largement 10 % dans les populations d’Asie mineure, d’Asie centrale et de la péninsule indienne.
- Indépendamment du risque d’infertilité, le SOPK est fréquemment associé à des troubles métaboliques,.
- Les patientes présentent un risque ultérieur d’hypertension artérielle, de diabète, avec un risque augmenté d’adénocarcinome de l’endomètre au-delà de la ménopause
- En République démocratique du Congo (RDC), l’incidence n’est pas bien connu
- Cette maladie gynécologique endocrinienne chronique d’origine imprécise, mais avec probablement une composante génétique et environnementale, concerne essentiellement les jeunes femmes.
Facteurs favorisants
- Cette pathologie semble être de cause hormonale puisqu’un déficit en hormones lutéinisantes et un excès d’androgènes, hormones masculines, sont majoritairement retrouvés.
- Obésité (30-80%)
- le syndrome de résistance à l’insuline(Insulinoresistance)tour de taille supérieur à 88cm, glycémie ì
- Anomalie génétique( défaut de récepteur à l’insuline)
Quels sont les symptômes
- De nombreux symptômes sont présents dans ce syndrome qui s’expriment à différents degrés selon les femmes.
- Parmi les plus marqués,
- absence ou des troubles des cycles menstruels (Règles court et espacé)
- Stérilité ( anovulation ,conséquence de l’interruption de la maturation folliculaire.)
- Hirsutisme( la présence excessive de poils sur la poitrine, le ventre et le visage) et de l’acné.
- Obésité androïde(une prise de poids )
- Une perte de cheveux au niveau du sommet du crâne et des signes de virilisation sont aussi possibles mais plus rares
- Echographie: deux gros ovaires avec plusieurs kyste
- Trouble hormonale( LH ⇑, FSH ⇓, Androgène testostérone
Quand consulter ?
- Devant une difficulté à garder un poids normal, excès de poils, acné, ou règles irrégulières consulter un médecin
Illustration
Traitement
- MHD( adaptation au style de vie) Un mode de vie sain et une alimentation équilibrée associés à une activité physique quotidienne (exercice physique visant à la perte de poids) constituent la partie la plus importante du traitement.
- un traitement médicamenteux peut être prescrit pour régulariser le cycle menstruel, et diminuer la croissance des poils et de l’acné.
- Si désir de grossesse :inducteur d’ovulation et ou chirurgie
Références
- J Lansac,C Paillat: grand livre de gynecologie,2019
- Revue d’actualité de médecine générale et de Formation Médicale Continue 2021)
- www.who.int
- https://www.univadis.es › viewarticle › endo-2022-who…
- https://pro.endocrineweb.com › conference-news › insu…
- https://www.stylist.co.uk › fitness-health › wellbeing
- https://pcoschallenge.org › pcos-news
- infertility guidelines 2022
- polycystic ovarian syndrome guidelines
Perte de grossesse
Il existe deux types : spontané et provoqué, dans le cadre de ce module nous parlerons des avortements spontanés qui, par définition, correspond à la mort du fœtus. Environ 20 à 30% des femmes qui ont une grossesse confirmée ont une hémorragie au cours des 20 premières semaines de grossesse ; la moitié de ces femmes avorte spontanément. Ainsi, l’incidence des fausses couches spontanées va jusqu’à environ 20% des grossesses confirmées. L’incidence pour l’ensemble des grossesses est probablement plus élevée, car certains avortements très précoces sont pris pour un retard de règles. La mort fœtale ou l’expulsion de produits de conception ont plusieurs dénominations selon le terme :
va jusqu’à environ 20% des grossesses confirmées. L’incidence pour l’ensemble des grossesses est probablement plus élevée, car certains avortements très précoces sont pris pour un retard de règles.
La mort fœtale ou l’expulsion de produits de conception ont plusieurs dénominations selon le terme :
- Avortement spontané : mort du fœtus, parfois avec élimination de produits de conception (fœtus et placenta), avant 20 semaines de gestation
- Mort fœtale tardive: mort du fœtus a ≥ 20e semaine
- Accouchement avant terme: expulsion d’un fœtus vivant entre la 20e et la 36e semaine/6 jours Les avortements peuvent être classés comme suit (voir tableau Classification des avortements):
- Précoces ou tardifs
- Récidivants (également appelés avortements à répétition)
- Septique
Environ 10 à 15% des grossesses confirmées avortent spontanément. Jusqu’à 25% de toutes les grossesses se terminent par un avortement spontané au cours des 12 premières semaines de grossesse. L’incidence pour l’ensemble des grossesses est probablement plus élevée, car certains avortements très précoces sont pris pour un retard de règles.
Causes :
Une fausse couche spontanée précoce est souvent provoquée par des anomalies chromosomiques. Les anomalies maternelles (p. ex., utérus bicorne, fibromes, adhérences) peuvent également entraîner une perte de grossesse avant les 20 semaines de grossesse. Les fausses couches spontanées isolées peuvent être dues à certains virus, les plus notables étant le cytomégalovirus, l’herpès virus, le parvovirus et le virus de la rubéole. D’autres causes comprennent des anomalies immunologiques et un traumatisme majeur. Le plus souvent, la cause reste inconnue. Les facteurs de risque de fausse couche spontanée comprennent :
- Âge > 35 ans
- Antécédents de fausse couche spontanée
- Tabagisme
- Prise de certains toxiques (p. ex., cocaïne, alcool)
- Un trouble chronique mal contrôlé (p. ex., diabète, hypertension, troubles thyroïdiens manifestes) chez la mère
Il n’a pas été démontré que des troubles thyroïdiens infracliniques, une rétroversion utérine et des traumatismes mineurs provoquaient des fausses couches spontanées.
L’infertilité
On parle de la stérilité du couple lorsqu’au bout de 18 mois à 24 mois, 2 personnes de sexe différent, ayant des rapports sexuels réguliers sans notion de contraception, il n’y a pas de grossesse.
Les écoles anglo–saxonnes parlent actuellement de 12 mois.
- Fécondité : Probabilité pour un couple de concevoir pendant un cycle.
- Infécondité : Incapacité de concevoir
- Fertilité : Capacité de mener à terme une grossesse
- Infertilité : Il y a conception mais la grossesse n’arrive pas à terme.
NB : Pour les anglosaxons, la stérilité et l’infertilité disent la même chose. La stérilité primaire : si il n’y a jamais eu fécondation La stérilité secondaire : si la femme après une ou plusieurs grossesses et qu’elle qu’en soit l’issue (fausse couche, GEU), n’est pas fécondée alors qu’elle le désire.
Pour qu’il ait fécondation, on tient compte de certains facteurs :
- Facteurs féminins, Age – Qualité de l’ovulation –, Qualité de la glaire cervicale, Qualité des trompes, De la fécondabilité de l’ovocyte ,De la réceptivité de l’endomètre ,…
- Facteurs masculins – Concentration, mobilité et morphologie des spermatozoïdes – Défaut de fécondance.
- Facteurs liés au couple – La fréquence des rapports sexuels